専門的検査とリハビリテーションで、快適な食生活を
摂食・嚥下とは?
 食事には「噛む動作=摂食」と「飲み込む動作=嚥下」が必要になります。しかし様々な病気がきっかけでこれらの動作が行えなくなり、食事が出来なくなることがあります。これを摂食・嚥下(せっしょく・えんげ)障害と言います。
食事には「噛む動作=摂食」と「飲み込む動作=嚥下」が必要になります。しかし様々な病気がきっかけでこれらの動作が行えなくなり、食事が出来なくなることがあります。これを摂食・嚥下(せっしょく・えんげ)障害と言います。
摂食、嚥下障害の原因
摂食・嚥下障害は高齢の方に多く、当院でも摂食・嚥下障害の75%は70代以降の方です。
また脳梗塞や交通事故などによる神経障害をお持ちの方も摂食・嚥下障害になるケースがあります。
摂食・嚥下障害と誤嚥性肺炎
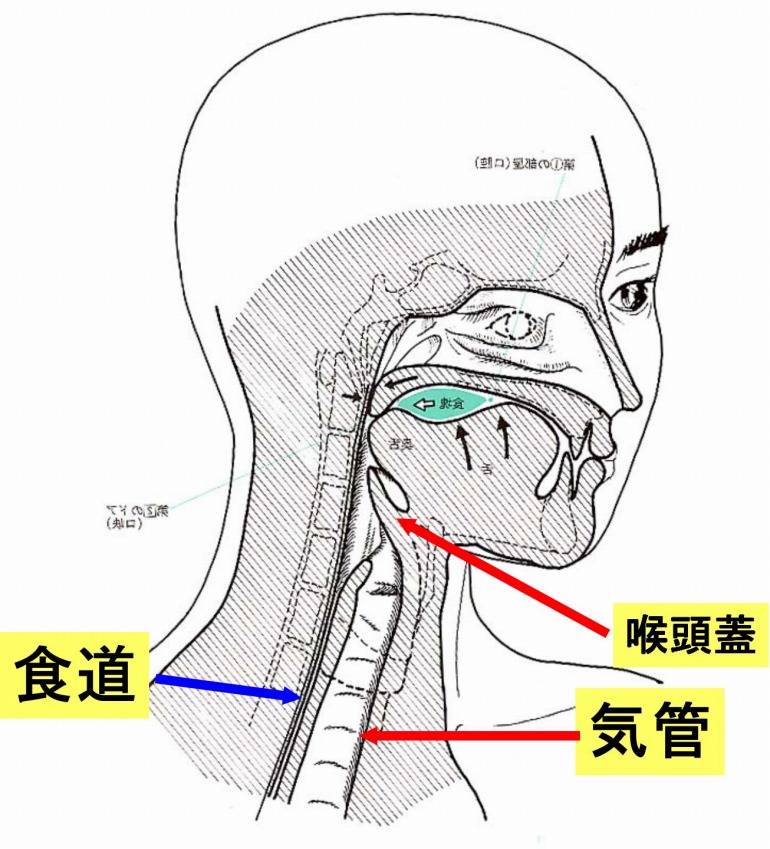
通常は食物が器官に入らないよう、喉頭蓋という蓋があります。しかし摂食・嚥下障害の患者さんの中には喉頭蓋の反射が低下し、食物が肺に入ってしまうことがあります。そうなると食物と一緒に口腔内の菌が器官に入ってしまい、非常に危険な状態となります。
高齢者の死因第二位は肺炎ですが、多くは誤嚥性肺炎といって食べ物が器官に入ってしまうことで起こっております。
口腔内の健康と誤嚥性肺炎
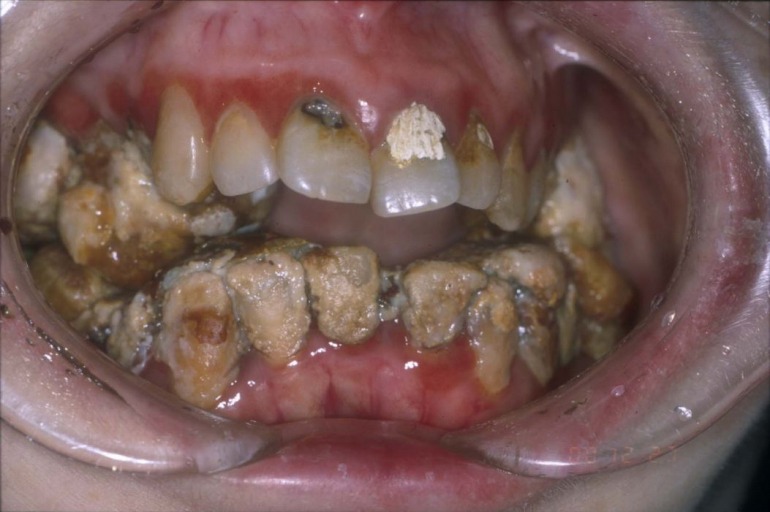
歯石除去前
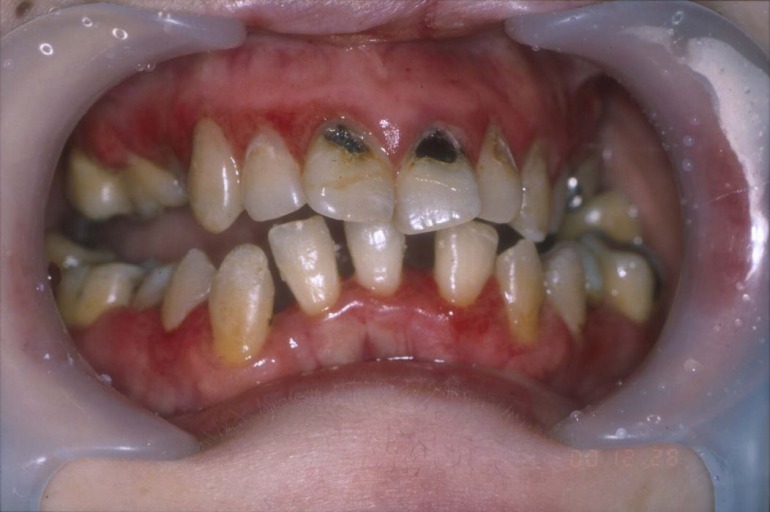
歯石除去後
口腔内を清潔な状態を保っておくと菌が器官に入らないため、万が一誤嚥しても誤嚥性肺炎のリスクを軽減することができます。(歯がなくても口腔内の清掃は必要です)
むし歯や歯周病予防はもちろんですが、誤嚥性肺炎予防のためにも口腔内を清潔に保ちましょう。
摂食、嚥下障害の検査
マリーナ歯科クリニックでは、下記の検査方法で摂食・嚥下障害の検査を行います。これらの検査でも判断が難しい場合は、精密検査が行える連携病院へ速やかに紹介します。
飲水テスト
3~5ccの(とろみつき)飲料を飲水して頂き、むせの有無や喉頭の動きを確認します。
着色水(着色食品)テスト
3~5ccのピオクタミンで着色した滅菌水を飲水して頂き、気管切開孔から着色水の漏洩の有無を確認します。
頚部聴診法
3~5ccの生食水、滅菌水を飲水して頂き、嚥下前の呼気音や嚥下音・嚥下後の呼気音を頚部聴診器を用いて聴診します。
摂食、嚥下障害のリハビリテーション
1治療的リハビリ
医科と連携し、運動や訓練により摂食・嚥下障害の改善目指します。
アイスマッサージ
喉を冷やすと反射が良くなるので、食事前に凍らせた綿棒で咽頭後壁に刺激を与え、摂食・嚥下を改善する方法です。
ハッフィング
喉に痰が絡まっていると粘膜が食物に反応しなくることがあるので、食事前に喉の痰を出す方法です。
呼吸筋訓練
呼吸訓練を行うことで、ご自身で痰をスムーズに出せるようにします。
OE法
経管栄養チューブを食事ごとに口から挿入し、チューブの先端を食道に置く方法です。毎回チューブを口から食道へ挿入することが刺激となり、嚥下機能の改善に効果があります。
2代償的リハビリ
患者さんが「なぜ、食べられないのか?」「障害を残しながらも、どのような食事なら食べられるか?」を見極め、患者さんに合わせた食事のサポートを行います。
誤嚥と食事
誤嚥しやすい食品
- 水分(水・お茶など)
- 水気が多い食事(五分粥など)
- きざみ食
誤嚥しにくい食品
- とろみつきの水分
- 水分が適度で流動性のあるもの(全粥など)
- ゼリー
- あんやソースと一緒に食べるもの
- ペースト食
注意が必要なもの
- 氷
- アイス
食べものを、嚥下しやすい性状にする
食品形態(とろみ製品など)を工夫し、誤嚥を防ぎます。
食べる量をコントロールする
スプーンなどの大きさなどを変え、一口量の調整を行います。
食べる姿勢を工夫する
前傾姿勢は誤嚥の原因となります。車イスや寝たきり(リクライニング)の方の正しい食事姿勢を患者さんに合わせてお教えします。
また誤嚥を予防する食事方法(うなずき嚥下、横向き嚥下など)や頸部運動もお教えします。
3環境改善・心理的リハビリ
機器や設備を整えたり、食べる意欲をサポートします。









